A luxação do ombro ocorre quando a cabeça do úmero se desloca, perdendo o contato com a glenoide. Dizemos que o ombro está instável quando permanece com uma tendencia a se deslocar novamente após um episódio de luxação. O tipo mais comum de instabilidade do ombro é a anterior, ou seja, quando a cabeça do úmero se desloca para frente. Na maioria das vezes se desenvolve após um trauma do ombro em posição de abdução e rotação externa. Após a redução da luxação, o ombro pode ou não ficar instável, ou seja, ficar facilmente suscetível a novos episódios de luxação. Nos ombros instáveis, o tratamento cirúrgico deve ser realizado para evitar o desenvolvimento de lesões adicionais. O tipo de cirurgia ideal irá depender das lesões encontradas nos exames de imagem e também da idade e tipo de atividade do paciente.
A ESTABILIDADE DO OMBRO
O ombro é a articulação mais móvel do corpo humano, permitindo um enorme alcance do membro superior pelo espaço ao nosso redor. Para permitir essa maior amplitude de movimento, o ombro apresenta uma área de contato articular relativamente pequena para que não ocorra uma restrição mecânica dos movimentos pelo choque entre os ossos. Para possibilitar que o ombro permaneça encaixado de forma estável, existe uma complexa ação coordenada de tecidos como tendões, capsula, ligamentos e labrum.
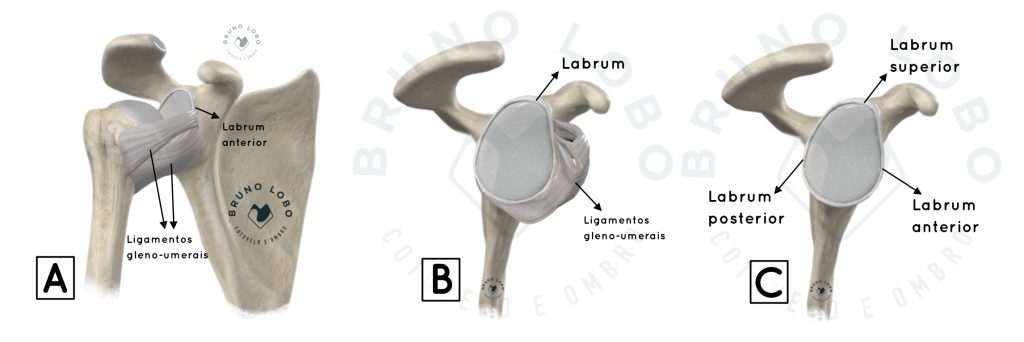
COMO OCORRE A INSTABILIDADE DO OMBRO E QUEM ESTÁ MAIS SUSCETÍVEL?
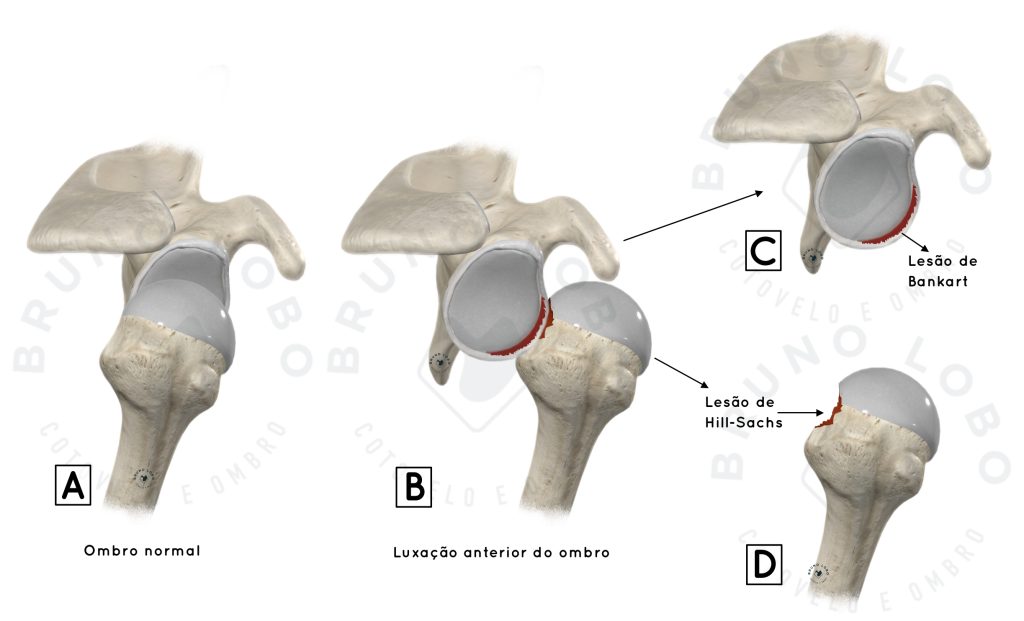
A luxação do ombro ocorre quando a cabeça do úmero é forçada para fora da cavidade do ombro. Quando o ombro se desloca para frente, ocorre uma luxação anterior do ombro, que é o tipo mais comum. Isso geralmente acontece como resultado de uma lesão traumática, como uma queda, um acidente ou um movimento muito brusco. Quando a cabeça do úmero se desloca para frente, os ligamentos na frente do ombro são frequentemente lesionados justamente no labrum anterior, que é local onde se inserem na glenoide. Esse dano na região labral anterior é chamada de lesão de Bankart. Outra lesão característica da luxação anterior do ombro é o Hill-Sachs, que é um amassado na parte de trás da cabeça umeral devido ao impacto com a glenóide.
O ombro também pode se deslocar para trás, apesar de ser muito menos frequente. Neste caso, que chamamos de luxação posterior do ombro, os mecanismos são diferentes da luxação anterior. Normalmente o ombro encontra-se em posição de adução e rotação interna, ou seja, com o braço fechado e não aberto. Pode haver um trauma direto em direção posterior ou ser consequência de uma repetição de movimentos com este mesmo vetor direcional (ex: supino com peso livre). A luxação posterior também pode ser consequência de um choque elétrico ou crise convulsiva.
Uma vez que um ombro se deslocou, normalmente ocorre lesão de uma ou mais estruturas responsáveis por manter sua estabilidade, tornando-se assim vulnerável a novos episódios de luxação. Chamamos de instabilidade do ombro, ou luxação recidivante, quando o ombro está solto e desliza para fora do lugar repetidamente.
Toda vez que o ombro desloca novamente, potencialmente ocorrem lesões adicionais. O labrum e ligamentos vão ficando cada vez mais machucados e danificados, comprometendo sua capacidade de recuperação. A cartilagem articular vai sendo agredida, o que predispõe ao surgimento de artrose na articulação. Ocorre aumento das lesões ósseas na glenóide e no úmero. Devido à essa degradação progressiva das estruturas articulares, não é recomendado que o paciente permaneça com um ombro instável, pois sua situação se agrava progressivamente.
Após uma luxação do ombro, muitos pacientes desenvolvem instabilidade, mas não todos. Quanto mais novo for o paciente que sofre uma luxação do ombro, maior a chance de desenvolver instabilidade. Outro fator de risco é o nível de atividade esportiva, especialmente em modalidades em que o ombro é utilizado com frequência. Em pacientes jovens e ativos, cerca de 90 % desenvolve instabilidade do ombro.
Algumas pessoas com instabilidade do ombro não chegaram a ter necessariamente um evento traumático. Esses indivíduos geralmente tem ligamentos mais frouxos em seus ombros, o que chamamos de hiperfrouxidão capsulo-ligamentar. Às vezes, a frouxidão pode ser aumentada com movimentos repetitivos acima da cabeça, como em alguns esportes incluindo a natação, tênis e vôlei. Em uma pequena minoria de pacientes, o ombro pode se tornar instável em várias direções, o que significa que a cabeça umeral pode se deslocar para a frente, para trás ou para a parte inferior do ombro. Isso é chamado de instabilidade multidirecional.
QUAIS SÃO OS SINTOMAS E SINAIS MAIS COMUNS?
Após uma luxação o ombro normalmente fica muito dolorido e difícil de movimentar, com presença de grande insegurança por parte do paciente. Após um período de imobilização de cerca de 2 a 3 semanas, a dor e a inflamação diminuem bastante e o paciente vai aos poucos conseguindo recuperar a mobilidade em atividades cotidianas. Em alguns casos com lesões mais graves, o ombro pode ficar instável aos mínimos movimentos, ou até mesmo com o ombro imobilizado na tipóia.
O ponto chave é justamente quando o paciente tem a intensão de retomar suas atividades sem restrição, principalmente a prática esportiva. Neste momento, é que se sente inseguro para realizar determinados movimentos, especialmente a abdução e rotação externa. Muitas vezes o ombro volta a se deslocar completamente, mas também pode apresentar subluxações, quando o ombro chega a sair um pouco mais retorna para a junta. Em alguns indivíduos, o ombro não chega a sair novamente, mas o paciente permanece evitando determinadas posições pois sabe que se ultrapassar certo limite, o ombro irá deslocar. É o que chamamos de apreensão.
O diagnóstico da instabilidade anterior do ombro é clínico. Através da história e algumas manobras realizadas no exame físico, o ortopedista irá definir se existe ou não instabilidade anterior. Também irá definir se existem sinais de hiperfrouxidão cápsulo-ligamentar, pois isso interfere na definição da melhor forma de tratamento.
QUAIS EXAMES PODEM AJUDAR?
O diagnóstico da instabilidade anterior do ombro é clínico e não baseado em imagens. Por outro lado, as imagens são importantes para avaliar quais estruturas estão lesionadas, pois isso irá direcionar a melhor abordagem terapêutica.
As radiografias do ombro e principalmente a tomografia computadorizada são muito úteis para a definição de perdas ósseas, tanto do úmero, quanto da glenóide.
A ressonância magnética mostra a lesão de Bankart, mas esta normalmente é uma informação que já temos com base na história e exame físico. Além valor documental, a principal utilidade da ressonância é quando existe suspeita de outras lesões associadas, como lesões labrais mais extensas, lesões ligamentares no úmero ou lesões do manguito rotador.
QUAL O MELHOR TRATAMENTO PARA O MEU CASO?
Nos ombros instáveis e com a presença da lesão de Bankart, a recomendação é de tratamento cirúrgico para o reparo da lesão. A forma mais comum é o reparo do labrum por via artroscópica, fixando-se este tecido com uso de âncoras.
Existem situações em que o reparo labral isolado tem maior chance de falha, sendo então recomendada a associação com procedimentos adicionais, como o procedimento de remplissage, ou realizar técnicas alternativas como o procedimento de Latarjet. Entre os fatores que contribuem para a falha do reparo labral isolado destacamos: desgastes ósseos significativos na glenóide ou úmero, frouxidão ligamentar, idade, tipo de esporte e nível de competição, entre outros. A decisão sobre o melhor procedimento deve ser invidualizada e decidida em conjunto considerando a relação risco / efetividade de cada tipo de cirurgia.

